Maladies Sexuellement Transmissibles : Causes, Symptômes Et Prévention
Introduction
Les infections sexuellement transmissibles (IST) sont des infections qui se transmettent principalement par contact sexuel, y compris les relations vaginales, anales et orales. Certaines IST peuvent également se transmettre par voie sanguine, ou de la mère à l’enfant pendant la grossesse ou l’accouchement (OMS, 2023)
Les infections sexuellement transmissibles (IST) constituent aujourd’hui un véritable défi sanitaire mondial, particulièrement dans les pays en développement. Selon l’Organisation mondiale de la Santé (OMS), plus de 1 million de personnes contractent une IST chaque jour dans le monde (OMS, 2023). Ces infections touchent majoritairement les jeunes âgés de 15 à 49 ans, une tranche d’âge socialement et économiquement active.
Parmi les IST les plus répandues figurent la chlamydiose, la gonorrhée, la syphilis et la trichomonase, responsables de près de 374 millions de nouvelles infections chaque année (OMS, 2023). Par ailleurs, les IST d’origine virale comme le virus de l’herpès simplex (VHS), le virus du papillomavirus humain (VPH) ou encore le virus de l’immunodéficience humaine (VIH), bien qu’incurables, peuvent être prises en charge grâce à un suivi médical régulier.
On estime que plus de 500 millions de personnes dans le monde vivent avec une infection génitale à VHS, et plus de 290 millions de femmes sont infectées par le VPH, dont certaines souches sont à l’origine de cancers du col de l’utérus (OMS, 2022-2023).
Au Cameroun comme ailleurs, la lutte contre les IST passe par une combinaison de prévention, de dépistage précoce, et d’accès équitable aux traitements. Une sensibilisation accrue, notamment auprès des jeunes, reste indispensable pour freiner la propagation de ces infections souvent silencieuses mais aux conséquences parfois graves.
Causes des IST
Les causes des IST sont principalement dues à la présence de divers agents pathogènes tels que des bactéries, des virus, des champignons ou des protozoaires. Ces agents peuvent infecter les organes génitaux, l’urètre, le rectum, la gorge, ainsi que d’autres parties du corps. Voici quelques exemples de ces agents :
-
Bactéries : Les bactéries comme Chlamydia trachomatis (responsable de la chlamydia), Neisseria gonorrhoeae (responsable de la gonorrhée) et Treponema pallidum (responsable de la syphilis) sont des causes fréquentes d’IST bactériennes.
-
Virus : Les virus tels que le papillomavirus humain (VPH), le virus de l’herpès simplex (VHS), le virus de l’immunodéficience humaine (VIH) et le virus de l’hépatite B sont responsables de nombreuses IST virales.
-
Protozoaires : Le Trichomonas vaginalis, responsable de la trichomonase, est un protozoaire qui peut également causer des IST.
-
Champignons : Le Candida albicans, qui cause des infections à levures (candidoses), peut aussi être une cause d’IST dans certains cas.
Ces agents se transmettent lors de rapports vaginaux, anaux ou oraux non protégés, mais aussi via le sang, les aiguilles contaminées, ou de la mère à l’enfant pendant la grossesse ou l’accouchement.
SNIFF : Inhalation 🫁
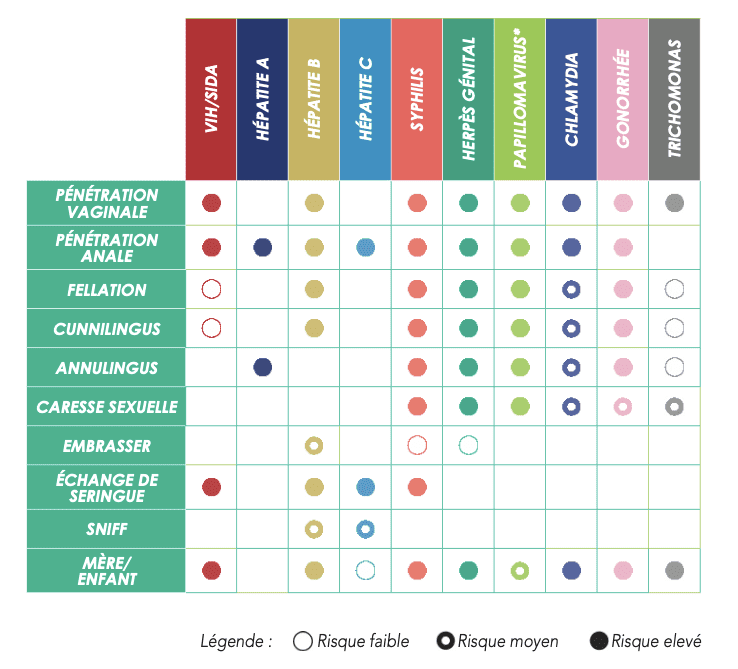
Figure 1 : Voies de transmissions des IST CRIPS ÎLE-DE-FRANCE
Modes de transmission des IST
Les IST se transmettent principalement par contact direct avec les fluides corporels d’une personne infectée, notamment lors de rapports sexuels, mais peuvent également se transmettre par d’autres voies. Voici les modes de transmission principaux :
-
Rapports sexuels non protégés : La plupart des IST se transmettent par contact sexuel non protégé, qu’il s’agisse de rapports vaginaux, anaux ou oraux. Le risque de transmission est particulièrement élevé lorsque l’un des partenaires présente des lésions visibles, comme des plaies ou des verrues génitales.
-
Transmission de la mère à l’enfant : Certaines IST, telles que le VIH, l’hépatite B, la syphilis et l’herpès, peuvent être transmises de la mère à l’enfant pendant la grossesse, l’accouchement ou l’allaitement.
-
Contact avec des objets contaminés : Bien que moins fréquent, le partage de certains objets personnels comme des rasoirs, des brosses à dents ou des serviettes peut également entraîner la transmission de certaines IST.
-
Transmission sanguine : Certaines IST, comme le VIH et l’hépatite B, peuvent être transmises par contact avec du sang contaminé, par exemple lors de l’utilisation de seringues non stériles.

Figure 2 : Modes de transmissions des IST
Symptômes courants des IST
Les symptômes varient en fonction de l’infection, mais certains signes communs incluent :
-
Chez les femmes :
-
Écoulement vaginal anormal avec ou sans odeur désagréable.
-
Plaies, verrues ou cloques près des organes génitaux, de l’anus ou de la bouche.
-
Douleur pelvienne ou lors des rapports sexuels.
-
Brûlure ou démangeaison autour des organes génitaux.
-
Saignement vaginal en dehors des menstruations.
-
Brûlure en urinant.
-
-
Chez les hommes :
-
Écoulement urétral.
-
Douleur ou brûlure lors de la miction.
-
Plaies, verrues ou cloques sur les organes génitaux.
-
Douleur ou gonflement des testicules.
-
Il est important de noter que certaines IST peuvent être asymptomatiques, ce qui signifie qu’une personne peut être porteuse sans présenter de symptômes apparents.
Conséquences des MST non traitées
Sans prise en charge, les MST peuvent entraîner :
- Infertilité
- Grossesses extra-utérines
- Infections néonatales
- Cancers (notamment du col de l’utérus causé par certains HPV)
- Co-infections, en particulier avec le VIH
La surveillance clinique et le dépistage régulier sont donc essentiels.
Prévention des IST
La prévention est essentielle pour réduire le risque de transmission des IST. Les mesures clés comprennent :
-
Utilisation du préservatif : Le port du préservatif masculin ou féminin lors de chaque rapport sexuel est l’une des méthodes les plus efficaces pour prévenir la transmission des IST.
-
Dépistage régulier : Se faire dépister régulièrement permet de détecter précocement les IST et de commencer un traitement approprié. Cela est particulièrement important si vous avez des partenaires multiples ou si vous êtes sexuellement actif sans protection.
-
Vaccination : Certaines IST, comme l’hépatite B et le papillomavirus humain (HPV), peuvent être prévenues par la vaccination. Il est recommandé de se faire vacciner, surtout avant le début de l’activité sexuelle.
-
Communication ouverte avec les partenaires : Discuter ouvertement de l’historique sexuel et du statut de dépistage avec vos partenaires peut aider à prendre des mesures préventives appropriées.
-
Limitation du nombre de partenaires sexuels : Réduire le nombre de partenaires peut diminuer le risque d’exposition aux IST.
-
Éviter le partage d’objets personnels : Ne pas partager des articles tels que les rasoirs ou les brosses à dents, car ils peuvent être contaminés par des fluides corporels.
💊 Traitement des IST : efficacité et prise en charge adaptée
Le traitement des infections sexuellement transmissibles (IST) dépend du type d’agent infectieux en cause : bactérien, viral, parasitaire ou fongique. Certaines IST sont curables, tandis que d’autres peuvent seulement être contrôlées médicalement pour réduire les symptômes et limiter les risques de transmission.
✔️ IST bactériennes et parasitaires : guérison possible
Les IST causées par des bactéries ou des parasites – comme la syphilis, la gonorrhée, la chlamydiose ou la trichomonase – sont généralement traitées efficacement avec des antibiotiques ou des antiparasitaires. Le traitement est souvent simple, oral ou injectable, mais il est crucial d’être diagnostiqué à temps pour éviter les complications (infertilité, infections chroniques, transmission au fœtus).
⚠️ IST virales : traitement à vie, mais contrôle possible
Les IST virales – notamment le virus de l’herpès simplex (VHS), le virus du papillomavirus humain (VPH) et le virus de l’immunodéficience humaine (VIH) – ne peuvent pas être guéries à ce jour, mais leur prise en charge médicale permet de contrôler les symptômes, de prévenir les complications et de réduire significativement la transmission.
-
Le VIH est traité avec une trithérapie antirétrovirale, qui permet aux personnes vivant avec le virus d’avoir une espérance de vie proche de la normale.
-
Le VHS peut être contrôlé par des antiviraux comme l’aciclovir, réduisant la fréquence des poussées et la contagiosité.
-
Le VPH, souvent asymptomatique, peut parfois entraîner des lésions précancéreuses traitées par chirurgie locale ou par destruction thermique ou chimique.
👥 Traitement du couple et suivi
Il est fortement recommandé que les deux partenaires soient traités simultanément pour éviter la réinfection. Un suivi médical régulier, même après traitement, est essentiel pour confirmer la guérison et surveiller d’éventuelles rechutes.
Que faire en cas de suspicion de MST ?
- Se rendre immédiatement dans un centre de santé ou une pharmacie pour effectuer un test de dépistage.
- Ne pas s’automédiquer.
- Informer son ou ses partenaires pour qu’ils puissent être testés à leur tour.
Pour trouver la pharmacie la plus proche, consultez notre annuaire sur mboapharma.cm.
Importance du dépistage et du traitement
Un dépistage précoce et un traitement approprié sont essentiels pour prévenir les complications graves des IST, telles que l’infertilité, les cancers et la transmission à d’autres personnes. De plus, certaines IST, comme le VIH, peuvent être contrôlées efficacement avec un traitement antirétroviral, réduisant ainsi le risque de transmission.
Conclusion
La sensibilisation aux symptômes et aux méthodes de prévention des IST est cruciale pour maintenir une bonne santé sexuelle. En adoptant des pratiques sexuelles sûres, en vous faisant dépister régulièrement et en communiquant ouvertement avec vos partenaires, vous contribuez à réduire la propagation des IST et à protéger votre bien-être ainsi que celui de votre communauté.
Pour plus d’informations, vous pouvez lire notre article sur Les Mycoses Vaginales : Comprendre, Prévenir Et Traiter
Références
-
Organisation mondiale de la santé. (2023). Infections sexuellement transmissibles (IST). https://www.who.int/fr/news-room/fact-sheets/detail/sexually-transmitted-infections-%28stis%29
-
Assurance Maladie. (2025). Prévenir les IST. https://www.ameli.fr/assure/sante/themes/mst-ist/prevention
-
Plate-Forme Prévention Sida. (2025). Les IST c’est quoi ?. https://preventionsida.org/fr/ist/les-ist-cest-quoi/


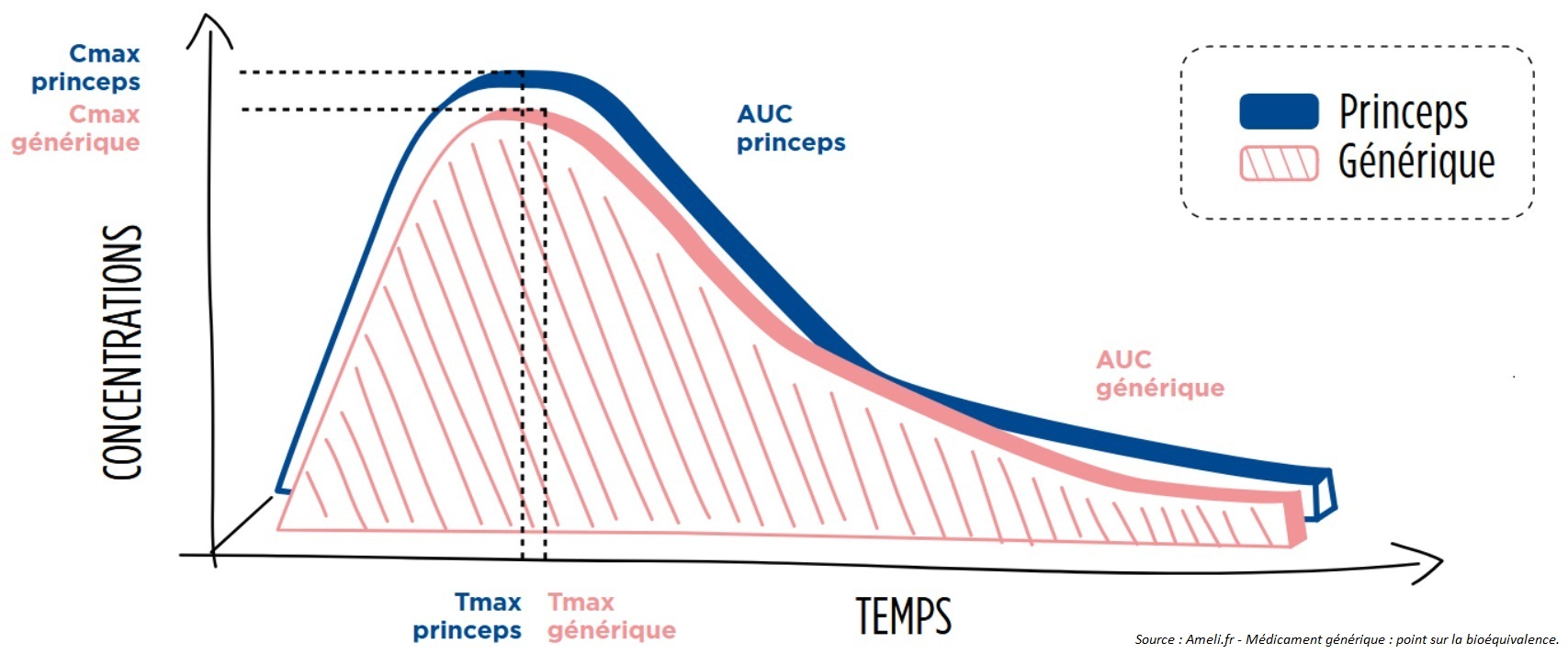
 Médicament Princeps
Médicament Princeps  Médicament Générique
Médicament Générique