Introduction
La phytothérapie, définie comme l’utilisation des plantes médicinales à des fins thérapeutiques, suscite un intérêt croissant à travers le monde. L’automédication, quant à elle, se réfère à la prise de médicaments ou de remèdes sans avis médical. Lorsqu’elle est appliquée à la phytothérapie, cette pratique présente des risques significatifs, notamment des effets secondaires, des interactions médicamenteuses et une inefficacité potentielle.
Selon l’Organisation Mondiale de la Santé (OMS), jusqu’à 80 % de la population mondiale utilise des remèdes à base de plantes pour leurs soins de santé primaires (WHO, 2013). En Afrique, cette proportion est encore plus élevée, atteignant près de 90 % dans certaines régions rurales, où l’accès aux soins médicaux conventionnels est limité. Au Cameroun, la phytothérapie constitue un pilier important de la médecine traditionnelle, mais elle reste largement non régulée, favorisant l’automédication incontrôlée (Tchente Nguefack et al., 2022).
Cet article vise à examiner scientifiquement les limites de l’automédication en phytothérapie, en abordant ses conséquences sur la santé, ses interactions pharmacologiques, les défis de la normalisation, et en offrant des recommandations pratiques.
Les risques pharmacologiques de l’automédication en phytothérapie
Contrairement à la croyance populaire, naturel n’est pas synonyme de sécuritaire. De nombreuses plantes possèdent des composés actifs puissants pouvant entraîner des effets indésirables graves.
- Effets secondaires : Par exemple, la consoude (Symphytum officinale), utilisée en usage interne pour les douleurs articulaires, contient des alcaloïdes pyrrolizidiniques hépatotoxiques (Stickel et Seitz, 2000).
- Toxicité cumulative : Certaines plantes comme le kava (Piper methysticum), pris pour l’anxiété, ont été associées à des cas d’hépatite fulminante (Teschke et al., 2011).
La pharmacocinétique de nombreux remèdes à base de plantes reste mal connue, augmentant le risque d’effets indésirables imprévus lors de l’automédication.
Interactions entre plantes et médicaments
La prise simultanée de plantes et de médicaments conventionnels peut entraîner des interactions cliniquement significatives.
- Millepertuis (Hypericum perforatum) : induit les enzymes CYP3A4, réduisant l’efficacité de nombreux médicaments comme les contraceptifs oraux ou les antirétroviraux (Izzo, 2004).
- Gingembre et ginkgo biloba : peuvent potentialiser les effets des anticoagulants, augmentant les risques hémorragiques (Fugh-Berman, 2000).
Ces interactions, rarement connues du grand public, sont pourtant documentées dans la littérature médicale, soulignant l’importance de consulter un professionnel de santé.
Absence de standardisation et de dosage
Un autre défi majeur de l’automédication en phytothérapie est le manque de standardisation.
- Les plantes varient en fonction du climat, du sol, du moment de la récolte.
- L’absence de dosage précis entraîne des variations de concentration du principe actif.
- Les formes d’administration (décoctions, infusions, macérations) influencent la biodisponibilité.
Selon la FDA, les compléments à base de plantes ne sont pas soumis aux mêmes exigences strictes que les médicaments, ce qui favorise la commercialisation de produits de qualité inégale (FDA, 2023).
Conséquences en santé publique
L’automédication en phytothérapie peut aggraver les pathologies ou retarder le recours à un traitement efficace.
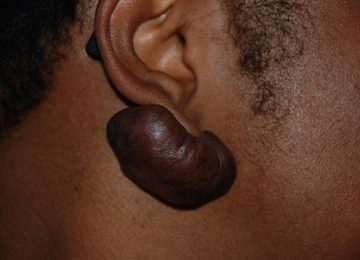
- Des cas de toxicité aiguë par automédication ont été rapportés au Cameroun (Etoa et al., 2019).
- Certains patients abandonnent leurs traitements allopathiques pour des plantes inefficaces ou dangereuses.
La surveillance pharmacovigilante de ces produits est quasi inexistante en Afrique subsaharienne, aggravant les défis de sécurité sanitaire.
Enjeux culturels et économiques
Au Cameroun comme ailleurs en Afrique, la phytothérapie est enracinée dans les traditions. Elle est souvent perçue comme une alternative moins coûteuse et plus accessible que la médecine moderne.
Cependant, l’absence de professionnels formés et de structures réglementées de phytothérapie augmente les risques d’erreurs d’automédication.
Recommandations pour une phytothérapie sûre
- Consulter un professionnel de santé (pharmacien, médecin, herboriste certifié).
- Ne pas interrompre un traitement médical pour une plante sans avis médical.
- Lire les notices, vérifier la provenance des produits.
- Privilégier les produits certifiés, testés cliniquement.
- S’informer sur les interactions possibles avec d’autres traitements.
Pour aller plus loin :
- Santé Menstruelle : Comment Mieux Vivre Ses Cycles ?Lire aussi :
- Médicaments Photosensibilisants : Précautions À Prendre
- OMS sur la médecine traditionnelle : https://www.who.int/health-topics/traditional-complementary-and-integrative-medicine
Conclusion
L’automédication en phytothérapie est une pratique répandue mais loin d’être anodine. Malgré ses vertus, elle présente de nombreuses limites scientifiques et médicales. Pour une santé durable et sécuritaire, il est essentiel de consulter des professionnels de santé qualifiés avant toute prise de remède à base de plante.
Agissez pour votre santé : consultez un professionnel avant toute automédication !
Foire Aux Questions (FAQ)
L’automédication en phytothérapie est-elle toujours dangereuse ?
Pas toujours, mais elle comporte des risques si elle est pratiquée sans conseil professionnel.
Les plantes peuvent-elles remplacer les médicaments ?
Certaines oui, mais elles doivent être validées scientifiquement et utilisées sous supervision médicale.
Peut-on utiliser une plante recommandée par un proche ?
Non, car chaque individu réagit différemment et les dosages varient.
Références bibliographiques
- WHO. (2013). Traditional medicine strategy 2014-2023. https://www.who.int/publications/i/item/9789241506096
- Stickel, F., & Seitz, H. K. (2000). Hepatotoxicity of botanicals. PubMed. https://pubmed.ncbi.nlm.nih.gov/10917929
- Teschke, R. et al. (2011). Kava hepatotoxicity: A clinical review. PubMed. https://pubmed.ncbi.nlm.nih.gov/21811369
- Izzo, A. A. (2004). Herb-drug interactions: An overview of the clinical evidence. Drug Safety. https://pubmed.ncbi.nlm.nih.gov/15326566
- Fugh-Berman, A. (2000). Herb-drug interactions. Lancet. https://pubmed.ncbi.nlm.nih.gov/11073019
- FDA. (2023). Dietary Supplements. https://www.fda.gov/food/dietary-supplements
- Tchente Nguefack, C. et al. (2022). Use of traditional medicine in Cameroon: A community-based survey. https://pubmed.ncbi.nlm.nih.gov/36451290
- Etoa, F.-X. et al. (2019). Phytotherapy and toxicity risks in Cameroon. Afr Health Sci. https://pubmed.ncbi.nlm.nih.gov/31656654







Downloaded the Betano iOS app. Installation went pretty quick. Let see what kind of bets I can place… betanoiosapp lets goooo!
For 188bethiphop, it offers a great gaming experience. High levels of customisation and lots of ways to win. 188bethiphop