Introduction
Les cicatrices sont des marques laissées sur la peau ou les tissus après une blessure, une chirurgie, une brûlure ou une inflammation profonde (Singer & Clark, 1999). Elles résultent du processus naturel de cicatrisation, un ensemble de réponses biologiques destinées à restaurer l’intégrité tissulaire (Guo & DiPietro, 2010). Ce processus implique une interaction complexe entre cellules immunitaires, fibroblastes, collagène et facteurs de croissance.
Portée mondiale
-
Les cicatrices touchent des millions de personnes chaque année suite à des traumatismes, interventions chirurgicales, infections dermatologiques ou brûlures.
-
Selon l’OMS, les brûlures comptent parmi les causes majeures de cicatrices invalidantes dans les régions à ressources limitées (OMS, 2018).
-
Les hypertrophies cicatricielles et les cicatrices chéloïdes représentent des complications fréquentes, particulièrement chez les populations d’origine africaine ou asiatique (Niessen et al., 1999).
Situation en Afrique et au Cameroun
Il n’existe pas de statistiques globales exhaustives sur toutes les cicatrices dans ces régions. Cependant :
-
Les brûlures accidentelles et domestiques sont des causes fréquentes de cicatrices physiques et fonctionnelles en Afrique subsaharienne (WHO Burn Prevention Report, 2020).
-
Au Cameroun, les données issues des urgences et des services de chirurgie digestive/orthopédique montrent une forte prévalence de cicatrices post‑traumatiques et postopératoires.
-
La stigmatisation sociale des cicatrices visibles (notamment au visage) constitue un réel problème psychosocial, renforcé par des normes culturelles de beauté et d’intégration (Bazile & Tchokothe, 2021).
Biologie de la cicatrisation – du tissu à la marque visible
La cicatrisation suit quatre grandes phases :
-
Hémostase : arrêt du saignement (minutes).
-
Inflammation : nettoyage des débris et prévention des infections (jours).
-
Prolifération : formation de nouveau tissu et de vaisseaux (semaines).
-
Maturation et remodelage – organisation du collagène et renforcement du tissu (mois à années) (Guo & DiPietro, 2010).
Le résultat final dépend de nombreux facteurs : type de blessure, profondeur, soins initiaux, âge, nutrition, facteurs génétiques, zone anatomique impliquée et présence d’infection.
Types de cicatrices et leurs implications
1. Cicatrices linéaires (chirurgicales ou traumatiques)
Souvent fines et régulières, elles peuvent être très discrètes si le soin postopératoire est optimal.
2. Cicatrices hypertrophiques
-
Résultent d’une production excessive de collagène dans la zone lésée.
-
Elles restent dans les limites de la lésion initiale mais sont épaisses et rouges.
-
Plus fréquentes chez certains groupes génétiques (peau foncée) (Niessen et al., 1999).
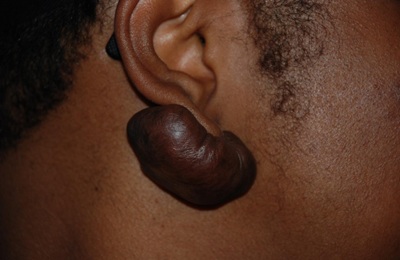
3. Cicatrices chéloïdes
-
Dépassent les bords de la blessure initiale.
-
Ce sont des excroissances fibreuses qui peuvent être douloureuses ou provoquer des démangeaisons.
-
Plus fréquentes en zones telles que sternum, épaules et lobes des oreilles.
4. Cicatrices atrophiques
-
Creusées ou minces (ex. cicatrices d’acné ou varicelle).
-
Légère production de collagène insuffisante.
Traitement des cicatrices
Principes généraux
Le traitement doit être personnalisé en fonction de :
-
Type de cicatrice
-
Âge et facteur génétique
-
Zone anatomique
-
Phase de cicatrisation
Soins précoces après une blessure
Pour optimiser la guérison et minimiser la cicatrisation :
-
Nettoyage rigoureux pour éviter l’infection (CDC, lignes directrices)
-
Sutures appropriées et gestion des tensions cutanées
-
Hydratation cutanée avec pansements occlusifs
-
Protection solaire (UV aggrave la pigmentation des cicatrices)
Approches thérapeutiques validées
1. Silicone en gel ou pansements
-
Recommandés pour cicatrices hypertrophiques et chéloïdes.
-
Le silicone améliore l’hydratation cutanée et la modulation du collagène (Mustoe et al., 2002).
2. Pressothérapie
-
Pression contrôlée pour remodeler les fibres collagènes.
-
Très utilisée dans les brûlures étendues.
3. Injections de corticostéroïdes
-
Réduit l’inflammation et la prolifération fibroblastique dans les cicatrices chéloïdes/hypertrophiques.
-
Utilisée sous supervision médicale.
4. Thérapies laser
-
Lasers fractionnés et vasculaires pour améliorer texture, couleur et élasticité.
-
Plusieurs études montrent une réduction significative des cicatrices après séries de séances (Manstein et al., 2004).
5. Microneedling
-
Micro‑perforations contrôlées stimulent la régénération du collagène.
-
Efficace dans les cicatrices atrophiques (acné, varicelle).
6. Inhibiteurs du TGF‑β et biothérapies émergentes
-
Le TGF‑β est un médiateur clé de la fibrosis cicatricielle.
-
Des essais cliniques explorent des agents ciblant cette voie (Leask & Abraham, 2004).
-
Ces approches sont encore en recherche, mais prometteuses.
Prévention – l’arme la plus efficace
-
Soins des plaies immédiats : propreté, sutures idoines, pansements adaptés.
-
Minimiser les tensions sur la peau.
-
Protection solaire UV pendant 12–24 mois après une blessure.
-
Suivi médical régulier surtout pour les patients à risque (antécédents de chéloïdes).
-
Nutrition adéquate : protéines, vitamine C et zinc favorisent une cicatrisation optimale.
Aspects psychosociaux et stigmatisation
La stigmatisation des cicatrices, particulièrement lorsqu’elles sont visibles (visage, mains), a des répercussions psychologiques importantes : anxiété, retrait social, baisse de l’estime de soi, isolement (Rumsey & Harcourt, 2004).
Briser la stigmatisation
-
Éducation communautaire sur la diversité des marques corporelles.
-
Programmes de soutien psychologique post‑blessure ou après chirurgie.
-
Témoignages et campagnes médiatiques valorisant les parcours de rétablissement.
📌 Lire aussi : Alopécie Et Impact Psychologique : Comprendre Une Affection Dermatologique Aux Conséquences Profondes
Mesures pratiques à domicile
-
Nettoyer la zone avec solution saline
-
Appliquer des gels de silicone ou pansements spécifiques
-
Éviter le tabac et le soleil direct
-
Consulter rapidement si rougeurs, douleurs ou épaississement
⚠️ Ne pas appliquer de corticostéroïdes ou d’acides puissants sans avis médical.
Conclusion
Les cicatrices sont une réponse naturelle à la blessure, mais leur traitement et leur impact vont bien au‑delà d’une simple marque sur la peau. Grâce à des approches scientifiquement validées (silicone, laser, microneedling, injections ciblées) et à une gestion précoce, il est possible de réduire significativement leur visibilité voire obtenir une disparition fonctionnelle complète.
La prévention (soins des plaies, protection UV), l’éducation, et la prise en charge psychosociale restent des piliers essentiels pour briser la stigmatisation et améliorer la qualité de vie.
👉 Si vous souhaitez un accompagnement personnalisé pour le traitement de vos cicatrices ou des recommandations thérapeutiques adaptées à votre profil, prenez rendez‑vous avec notre équipe clinique sur mboapharma.cm/contact.
Foire Aux Questions (FAQ)
1. Est‑il possible de faire disparaître complètement une cicatrice ?
Oui, surtout lorsqu’elle est traitée tôt avec des méthodes adaptées. Certaines cicatrices fines peuvent devenir presque imperceptibles.
2. Quelle est la différence entre une cicatrice hypertrophique et une cicatrice chéloïde ?
Une cicatrice hypertrophique reste limitée à la zone blessée alors qu’une chéloïde s’étend au‑delà.
3. Le silicone est‑il vraiment efficace ?
Oui, de nombreuses publications montrent une amélioration significative de l’apparence et de la texture (Mustoe et al., 2002).
4. Les cicatrices brunes peuvent‑elles s’éclaircir ?
Souvent oui, avec protection solaire stricte et traitements adaptés (lasers, crèmes éclaircissantes sur prescription).
Références scientifiques
-
Guo S, DiPietro LA. Factors affecting wound healing. J Dent Res. 2010;89(3):219‑229.
-
Singer AJ, Clark RA. Cutaneous wound healing. N Engl J Med. 1999;341(10):738‑746.
-
Manstein D, et al. Fractional photothermolysis. Lasers Surg Med. 2004;34(2):93‑104.
-
Leask A, Abraham DJ. TGF‑β signaling and the fibrotic response. FASEB J. 2004;18(7):816‑827.