Introduction
Le MPOX, anciennement appelé variole du singe, est une zoonose virale causée par le virus Monkeypox, un orthopoxvirus du même genre que celui de la variole humaine. Cette maladie se manifeste par une éruption cutanée, de la fièvre, des douleurs musculaires et une lymphadénopathie. Elle a été identifiée pour la première fois chez l’humain en 1970 en République Démocratique du Congo (RDC), et elle est aujourd’hui considérée comme une menace de santé publique émergente à l’échelle mondiale (Bunge et al., 2022).
En 2022, une flambée mondiale inédite de cas de MPOX a conduit l’Organisation mondiale de la santé (OMS) à déclarer une urgence de santé publique de portée internationale. Plus de 87 000 cas ont été confirmés dans plus de 110 pays, incluant des pays non endémiques (OMS, 2023). En Afrique, et notamment au Cameroun, la surveillance est cruciale, car des cas sporadiques continuent d’être rapportés (WHO Africa, 2023).
Épidémiologie et transmission
Le MPOX est endémique dans plusieurs régions de l’Afrique centrale et de l’Ouest, avec deux clades identifiés : le clade I (Congo Basin), plus virulent, et le clade II (West African), à transmission humaine plus marquée mais moins létale (Reynolds et al., 2019). Le virus se transmet par contact direct avec des lésions cutanées, des fluides biologiques ou des objets contaminés. La transmission interhumaine, bien que historiquement rare, a significativement augmenté lors de l’épidémie mondiale de 2022, affectant en particulier les communautés sexuelles actives (Philpott et al., 2022).
Au Cameroun, des cas autochtones et importés ont été détectés, principalement dans les régions frontalières. Les données de surveillance du ministère de la santé publique, corroborées par l’OMS, indiquent une circulation faible mais persistante du virus, nécessitant une vigilance accrue, notamment dans les zones rurales.
Symptômes cliniques et diagnostic
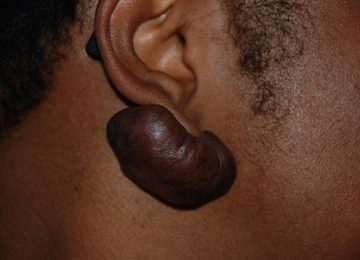
Le MPOX débute généralement par des symptômes prodromiques non spécifiques (fièvre, céphalées, myalgies, fatigue), suivis par une éruption cutanée caractéristique, souvent centrée sur le visage, les paumes et les plantes. Une lymphadénopathie généralisée est un signe distinctif du MPOX, qui permet de le différencier de la varicelle ou d’autres éruptions virales (Yinka-Ogunleye et al., 2019).
Le diagnostic repose sur l’amplification du matériel génétique viral par PCR, réalisée sur des échantillons prélevés sur les lésions cutanées. La confirmation en laboratoire est essentielle pour distinguer le MPOX d’autres dermatoses infectieuses.
Prévention et prise en charge
Il n’existe pas encore de traitement spécifique approuvé contre le MPOX, bien que des antiviraux comme le tecovirimat (TPOXX) aient montré une certaine efficacité in vitro et in vivo (Grosenbach et al., 2018). La prise en charge repose sur les soins symptomatiques, la prévention des complications et l’isolement des cas pour limiter la transmission.
La vaccination avec le vaccin antivariolique de 3e génération (MVA-BN) a été recommandée dans certains pays pour les groupes à haut risque. Toutefois, la disponibilité de ce vaccin reste limitée en Afrique.
Les mesures de prévention incluent :
-
Éviter le contact avec des animaux sauvages.
-
Se laver régulièrement les mains.
-
Limiter les contacts physiques avec des personnes infectées.
-
Sensibiliser les professionnels de santé.
MPOX au Cameroun : état actuel et défis
Selon les dernières données de l’OMS et du Ministère de la Santé Publique du Cameroun, le pays a notifié une vingtaine de cas entre 2022 et 2024, principalement dans les régions de l’Est, du Centre et du Nord-Ouest. La faible couverture vaccinale, l’accès limité au diagnostic biologique et la stigmatisation sociale constituent des obstacles majeurs à la lutte contre la maladie.
Une stratégie multisectorielle est nécessaire, combinant surveillance épidémiologique, sensibilisation communautaire et renforcement du système de santé, en lien avec les recommandations du Règlement Sanitaire International (RSI).
💬 Vous avez des symptômes ou des questions ? Consultez notre moteur de recherche pour trouver la pharmacie la plus proche ou un laboratoire de diagnostic agréé. 👉 Accéder à la plateforme
Foire Aux Questions (FAQ)
1. Le MPOX est-il mortel ?
La plupart des cas sont bénins, mais des formes graves peuvent survenir, surtout chez les personnes immunodéprimées.
2. Existe-t-il un vaccin contre le MPOX ?
Oui, un vaccin de 3e génération (MVA-BN) est utilisé dans certains pays, mais il est encore peu accessible en Afrique.
3. Comment différencier MPOX et varicelle ?
La présence de ganglions enflés (lymphadénopathie) est un critère distinctif du MPOX, absent dans la varicelle.
4. Où se faire diagnostiquer au Cameroun ?
Les hôpitaux de référence et certains laboratoires privés agréés assurent le diagnostic par PCR. Consultez notre répertoire de laboratoires partenaires.






I don’t think the title of your article matches the content lol. Just kidding, mainly because I had some doubts after reading the article. https://www.binance.info/es-MX/register?ref=GJY4VW8W